Perdere urina mentre si ride, sentire un peso costante nella zona pelvica, cambiare abitudini quotidiane per evitare situazioni di disagio. Sono disturbi molto più comuni di quanto si pensi, ma ancora oggi tante donne scelgono di non parlarne. Se n’è parlato a Obiettivo Salute con il dottor Marcello Caria responsabile della Struttura Semplice di Uroginecologia di Fondazione Poliambulanza.
Dottor Caria, partiamo dalle basi: che cos’è l’uroginecologia e di cosa si occupa?
L’uroginecologia è la branca della medicina che si occupa dei disturbi del pavimento pelvico femminile, in particolare parliamo di incontinenza urinaria, prolasso degli organi pelvici, disturbi della minzione e sintomi che possono comparire dopo il parto o con la menopausa. È un ambito che non riguarda solo la salute ginecologica, ma anche la qualità della vita della donna, e per questo spesso richiede un approccio multidisciplinare con il coinvolgimento di più specialisti.

Entriamo nel dettaglio: cos’è il pavimento pelvico e qual è la sua funzione?
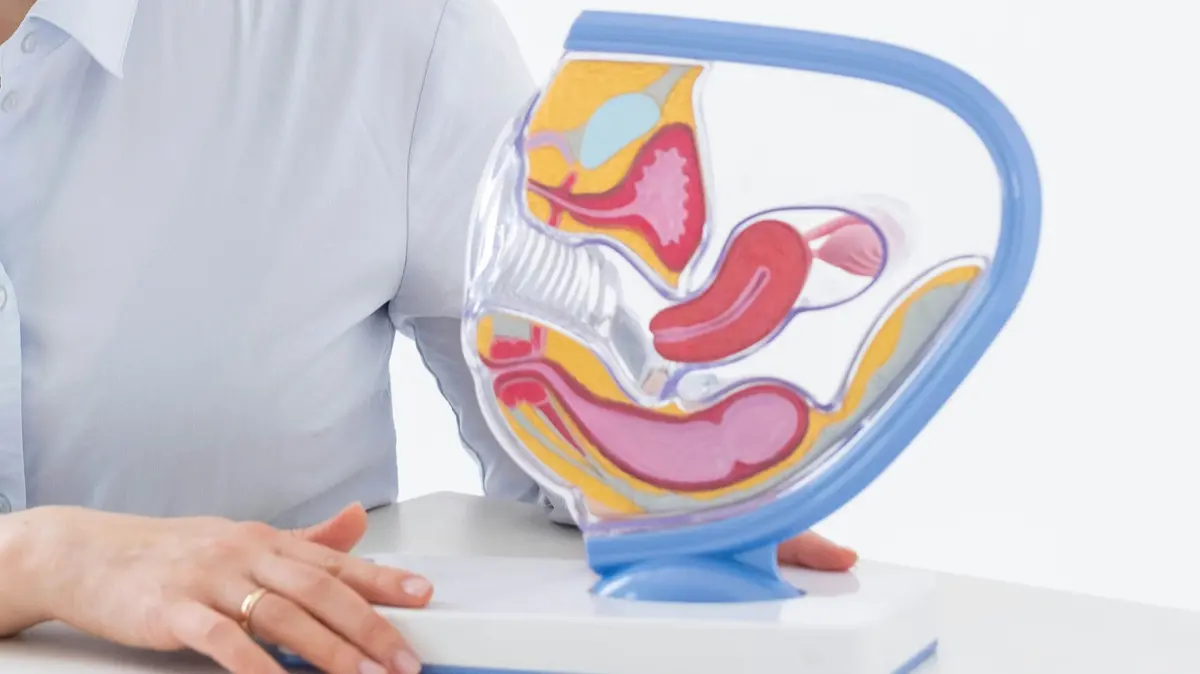
Il pavimento pelvico è un complesso sistema di muscoli, legamenti e tessuti connettivi che chiude inferiormente la cavità addominale. Svolge un ruolo fondamentale nel sostenere gli organi pelvici – vescica, utero e retto – nel garantire la continenza urinaria e fecale e nel contribuire alla funzione sessuale.
Cosa succede quando questo sistema non funziona correttamente?
Si parla di disfunzioni del pavimento pelvico, che possono compromettere anche in modo significativo la qualità della vita, possiamo distinguere diverse situazioni. Ci sono le disfunzioni legate a una debolezza muscolare, che possono causare incontinenza urinaria o prolasso degli organi pelvici, al contrario, quando c’è un’eccessiva tensione muscolare, possono comparire dolore pelvico cronico, dolore nei rapporti o difficoltà nella minzione e nella defecazione. Infine, ci sono le disfunzioni legate a una scarsa coordinazione muscolare, con difficoltà nello svuotamento della vescica o dell’intestino e sensazione di incompleto svuotamento, a volte associate anche a infezioni urinarie ricorrenti.
Quali sono le principali cause o fattori di rischio?
I fattori sono diversi e spesso si combinano tra loro, i più frequenti sono la gravidanza e il parto, la menopausa, il sovrappeso che aumenta la pressione addominale, la stipsi cronica e la tosse persistente. Possono incidere anche precedenti interventi chirurgici, patologie neurologiche come ictus o sclerosi multipla, e una predisposizione genetica legata alla qualità del tessuto connettivo.
Quanto sono diffusi questi disturbi?
Sono molto più frequenti di quanto si pensi. L’incontinenza urinaria interessa circa il 15–30% delle donne adulte, con un picco tra i 45 e i 55 anni e un aumento nelle età più avanzate.

Per quanto riguarda il prolasso, fino al 50% delle donne che hanno partorito presenta un certo grado di discesa degli organi pelvici, anche se non sempre dà sintomi. Il problema è che molte donne convivono con questi disturbi per anni senza chiedere aiuto, spesso per imbarazzo o perché li considerano una conseguenza inevitabile dell’età o della maternità.
Quando si parla di incontinenza urinaria, si pensa subito a un problema dell’età avanzata. È davvero così?
No, ed è importante chiarirlo, l’incontinenza può comparire in diverse fasi della vita e può interessare anche donne giovani, soprattutto dopo il parto. Esistono diverse forme: quella da sforzo, che si manifesta durante tosse, starnuti, risate o attività fisica; quella da urgenza, caratterizzata da un bisogno improvviso e difficile da controllare; e infine la forma mista, che combina entrambe.
E il prolasso? Come può accorgersene una paziente?
Il prolasso è la discesa di uno o più organi pelvici dovuta a un indebolimento delle strutture di sostegno. I sintomi più comuni sono un senso di peso o pressione nella zona pelvica, fastidio, oppure la percezione di un rigonfiamento. Non sempre è necessario ricorrere alla chirurgia: la scelta dipende dal grado del prolasso, dai sintomi e dalle esigenze della paziente.
Parliamo di terapie: quali sono oggi le possibilità di trattamento?
Oggi abbiamo diverse opzioni, e la scelta dipende sempre dal tipo e dalla gravità del disturbo, un ruolo fondamentale lo ha la riabilitazione del pavimento pelvico, che permette di migliorare forza, controllo e coordinazione muscolare. A questa si possono affiancare terapie conservative o farmacologiche, mentre nei casi più complessi si può ricorrere alla chirurgia.
Quanto è importante intervenire precocemente?
È fondamentale, prima si intercetta il problema, migliori sono i risultati e maggiori sono le possibilità di risolverlo con approcci meno invasivi. Questi disturbi sono frequenti, ma non sono normali da sopportare, non bisogna vergognarsi né rassegnarsi: oggi esistono percorsi diagnostici e terapeutici efficaci. Parlare con uno specialista è il primo passo per migliorare concretamente la qualità della vita.